SATS 4.0, praktisk guide #10314
SATS NORGE
SATS Norge er en modifisert versjon av det sørafrikanske triageverktøyet SATS, og er utviklet av leger, sykepleiere og ambulansearbeidere i Helse Vest. Se grunnlagsinformasjon for detaljer.
SATS Norge består av en prioritetsliste (symptomer / tilstander), TEWS (scoring av vitale parametere, skade og mobilitet), samt mulighet for å bruke sitt kliniske skjønn til å oppgradere hastegraden.
Hastegraden pasienten får skal være den høyeste av disse tre, og er en av følgende fargekoder:

Tidene angir tid til legetilsyn for pasienter på legevakt eller akuttmottak.
Blå hastegrad skal brukes på pasienter med enkle problemstillinger, der det ikke er behov for å gjennomføre TEWS-målinger og score. Eksempel på dette kan være en pasient som kommer på legevakt med en fiskekrok i fingeren. Denne hastegraden skal kun brukes dersom det er utarbeidet lokale retningslinjer for SATS Norge som angir hvilke pasienter dette gjelder.
I tillegg er det laget fotnoter til en del av punktene i prioritetslisten. Disse er ment å være en beskrivelse og presisering av teksten i prioritetslisten og det er påkrevd å bruke fotnotene for fullt ut å forstå og bruke prioritetslisten riktig.
SATS Norge har to versjoner:
- Voksne og barn ≥ 15 år (egen prioritetsliste, egen TEWS-tabell)
- Barn fra 0 – 14 år (egen prioritetsliste, 6 ulike TEWS-tabeller etter barnets alder)
I MOM finner dere de forskjellige listene og skjemaene som følger:
NÅR SKAL SATS NORGE BRUKES?
Det skal gjøres en standardisert vurdering og prioritering av alle øyeblikkelig hjelp-pasienter. Hastegrad skal registreres på alle pasienter og den skal videreformidles til neste ledd som skal ivareta pasienten.
Dette gjelder også der pasienten skal transporteres til et høyere omsorgsnivå (fra fastlege / legevakt / sykehjem til kommunal ØH-seng eller sykehus). Verktøyet trenger ikke brukes ved hjemtransport.
HVORDAN BRUKE SATS NORGE?!
Dersom pasienten har behov for umiddelbar behandling (for eksempel ved pågående kramper, hypoglykemi, overdose med opioider osv.) SKAL behandling iverksettes FØR vurdering og prioritering etter SATS Norge.
Prioritetslisten er delt inn etter ABCDE-metodikken.
Symptomer / tilstander er kategorisert under A (luftveier) – B (respirasjon) – C (sirkulasjon) – D (nevrologi / bevissthet) – E (undersøkelse – skade – smerter – infeksjon - annet).
Dette er både fordi det skal være lettere å finne frem i prioritetslisten, men også fordi alt helsepersonell bør være kjent med, og jobbe etter ABCDE-metodikken når de observerer og vurderer pasienter.
Du må jobbe nedover for å finne et symptom / tilstand som passer i forhold til det pasienten beskriver eller du observerer, og bortover på listen for å kunne vurdere alvorlighetsgraden av et symptom (fra rød til oransje til gul).
Eksempel:
|
Hvis du har en pasient der du raskt identifiserer at problemet er C grunnet blødning hos pasienten, jobber du deg bortover linjen i C for å finne ut hvor alvorlig blødningen / tilstanden er:
Du trenger ikke jobbe deg videre når du har funnet et symptom / tilstand som passer med pasientens. |
Når du skal vurdere en pasient: Sjekk prioritetslisten – har pasienten et symptom eller en tilstand i enten den røde, oransje eller gule kolonnen? Hvis JA, er dette den laveste hastegraden pasienten kan få. Vær oppmerksom på at noen av symptomene i prioritetslisten også krever at man har målt vitale parametere.
Eksempel:
|
En pasient har symptomer på hjerneslag som har vart mindre enn 6 timer, og får rød hastegrad etter prioritetslisten. Det måles vitale parametere som er normale, og han får en TEWS på 0, som betyr grønn hastegrad.
|
Hvis pasienten får en lavere hastegrad på prioritetslisten, eller ikke har symptomer eller tilstand som er beskrevet i prioritetslisten, kan TEWS øke hastegraden, avhengig av hvor mange poeng pasienten får i TEWS.
Fotnoter: Hvis symptomet / tilstanden du velger har en fotnote må du ALLTID sjekke teksten i denne.
Dersom ingenting i prioritetslisten passer med pasientens symptomer / tilstand, krysser du av for Ingen funn i prioritetslisten. Da er det TEWS, og eventuelt ditt kliniske skjønn som kan gjøre hastegraden høyere.
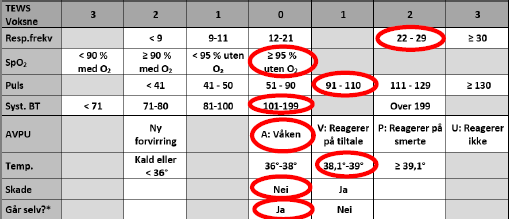
TEWS er måling og score av vitale parametere, pasientens mobilitet og eventuell skade (skade er ikke en del av TEWS for barn).
Det fins ulike TEWS-tabeller avhengig av alder – én for voksne og barn ≥ 15 år, og seks ulike for barn 0-14 år, avhengig av alder. Det er viktig at du er oppmerksom på at du bruker rett tabell i forhold til alder!
I TEWS-tabellen er det et normalområde for hvert parameter som gir 0 poeng. Avvik fra normalområdet kan gi opptil 3 poeng. Når alle parametere er målt og dokumentert, legger du poengene sammen til en TEWS-score.
Hvor høy TEWS-score pasienten har, avgjør hvilken hastegrad som skal settes. En høy TEWS-score kan øke pasientens hastegrad, men en lav TEWS-score kan aldri sette hastegraden lavere enn det pasienten fikk i prioritetslisten.
![]()
Eksempel:
|
En voksen pasient har følgende vitalia: RF 24/min, SpO₂ 96 % uten oksygen, puls 96/min, BT 111/78 og temp. 38,2°C. Han er våken, har ikke skadet seg og han kan gå selv.
Til sammen får pasienten da en TEWS-score på 4 poeng. |
Klinisk skjønn skal brukes dersom du opplever at hastegraden i prioritetsliste eller TEWS ikke fanger opp hvor alvorlig syk eller skadet pasienten er. Klinisk skjønn kan kun brukes til å sette opp hastegraden. Det er bare leger som kan gi lavere hastegrad enn det SATS Norge vurderer.
Dersom prioritetsliste eller TEWS gir hastegrad rød, er det ikke behov for å bruke klinisk skjønn, da det uansett er den høyeste hastegraden som gjelder.
Eksempel:
|
En pasient blir gul i prioritetslisten grunnet respirasjonsavhengige brystsmerter og han har en TEWS-score på 4. Du syns dette er en for lav hastegrad grunnet funn ved undersøkelsen og annen alvorlig sykdom hos pasienten, og oppgraderer til oransje på klinisk skjønn. RIKTIG: Det er akkurat slik du skal bruke klinisk skjønn – oppgrader hastegrad dersom du syns den er for lav, og dokumenter hvorfor du gjør det |
|
En ung mann har akutte og sterke smerter i scrotum som har vart i tre timer og får rød hastegrad i prioritetslisten. TEWS-score er 2. Du syns rød hastegrad er litt voldsomt, og nedgraderer til gul hastegrad. FEIL: Dette er feil bruk av klinisk skjønn! Du kan aldri nedgradere hastegraden. Det er den høyeste hastegraden av prioritetsliste, TEWS eller klinisk skjønn som gjelder, selv om du er uenig! |
AVPU er en enkel bevissthetsvurdering av pasienten og skal i tillegg til våkenhetsgrad også inkludere en vurdering av om pasienten har nyoppstått forvirring (utviklet over timer/døgn). Symptomene på forvirring kan være et svingende bevissthetsnivå, desorientering, redusert hukommelse, oppmerksomhetssvikt, uro eller apati.
| Voksne og barn ≥ 15 år: A – alert – pasienten er våken V – voice – pasienten er ikke fullt våken og reagerer bare på tiltale P – pain – pasienten er ikke våken og reagerer bare på smertestimuli U – unresponsive – pasienten reagerer verken på tiltale eller smertestimuli og er bevisstløs |
NB! Alle pasienter ≥ 15 år som scorer utenom normalområdet A (våken) skal vurderes med Glasgow Coma Scale (GCS). Dette gjelder i tillegg også pasienter med intoksikasjon og / eller hodeskade.
| Barn 0 – 14 år A – alert – barnet er våkent, leker og er normalt interessert i omgivelsene. V – voice – barnet reagerer på berøring, tilsnakk eller stemmer i rommet. Barnet er slapt eller irritabelt. Barnet er ikke interessert i sine omgivelser og orker ikke leke. Spedbarn våkner ikke til måltid. Hvis foresatte sier at barnet «bare sover» skal dette vurderes til V eller dårligere (P eller U). P – pain – barnet reagerer kun på smertestimuli og er somnolent. U – unresponsive – barnet reagerer verken på tilsnakk eller |
NB! Ved hodeskader, forgiftninger/ intoksikasjoner eller dersom barnet scorer P eller U skal barnet vurderes med GCS. For barn under 5 år må Pediatric Glasgow Coma Scale (pGCS) benyttes.
Blodsukker må måles på alle pasienter med
- Nedsatt bevissthet / bevisstløs
- Forvirret / utagerende / aggressiv oppførsel
- Kjent diabetes
eller dersom pasienten er et barn med kramper eller i postiktal fase.
Kapillærfyllingstid skal måles på barn under 13 år (istedenfor blodtrykk).
Dette gjøres ved å trykke med en finger over brystbenet på barnet i 5 sekunder, slik at huden blir hvit. Slipp trykket og mål tiden det tar før huden blir rosa igjen, altså når blodet i de små blodårene strømmer tilbake i huden. Kapillærfyllingstiden angis i sekunder.
På barn som er 13 år eller eldre skal man måle blodtrykk.
Det kan være aktuelt å måle kapillærfyllingstid også på andre pasienter, men da vil det ikke være en del av TEWS.
Skade som har oppstått de siste 48 timer skal gis poeng i TEWS, uavhengig av om skaden vurderes som årsak til pasientens tilstand eller ikke.
Mobilitet er en vurdering av pasientens evne til å forflytte seg selv. Dersom pasienten kan gå selv, gå med støtte, krykker eller rullator skal det ikke gis poeng.
Pasienter som sitter i rullestol, ligger på båre eller er akutt eller kronisk sengeliggende skal gis 1 poeng.
Spesielt om SATS barn, 0-14 år
- Det fins seks ulike TEWS-tabeller for barn – vær obs på at du bruker den som samsvarer med barnets alder
- Hodeskader hos barn – her gjelder fotnoten for barn til og med 17 år, det vil si at alle under 18 år med hodeskade skal vurderes etter prioritetsliste og fotnoter for barn (ihht. skandinaviske retningslinjer for hodeskader hos barn)
MEDISINSK HASTEGRAD
Ved å vurdere pasienten ved hjelp av SATS Norge, gis en hastegrad på bakgrunn av alvorlighetsgraden i symptomene som presenteres, tidskritisk behov for behandling og pasientens kliniske tilstand. Pasienten får en av fem hastegrader; rød, oransje, gul, grønn eller blå og når denne kommuniseres vil neste ledd i kjeden få en forståelse for hvilke ressurser pasienten trenger. Hastegraden som formidles er en kommunikasjon om hvor raskt pasient trenger legetilsyn, og er ikke en diagnose eller en fasit på hvordan det går med pasienten.
KJØREKODE
Det er viktig at man skiller mellom pasientens MEDISINSKE hastegrad og eventuell kjørekode. Hastegrad RØD i SATS Norge er ofte sammenfallende med utrykningskjøring, MEN; kjørerespons (utrykning eller vanlig) må vurderes individuelt utfra pasientens medisinske tilstand og trafikale forhold.
LEVERINGSSTED
Pasienter som er rød i prioritetslisten eller har en TEWS-score på 7 eller mer har ofte en tilstand som krever innleggelse i sykehus, men i noen tilfeller kan det være hensiktsmessig å starte behandling på legevakt først. Hver pasient må derfor vurderes individuelt i forhold til leveringssted sykehus eller legevakt. Dersom det for noen tilstander skal angis hvor pasienten skal leveres, må dette defineres i de lokale retningslinjene.
INTRODUKSJON
Dette er en kort, praktisk guide til deg som skal bruke SATS Norge 4.0 til å vurdere, prioritere og sette hastegrad på pasienter på legevakt, i ambulanse eller i akuttmottak. Ved behov for mer informasjon enn det du finner i dette heftet; se hjemmesiden til SATS Norge: www.satsnorge.no
KONTAKT
Har du spørsmål, tilbakemeldinger eller innspill til forbedringer, setter vi stor pris på at du tar kontakt med oss på satsnorge@helse-bergen.no
SOUTH AFRICAN TRIAGE SCALE (SATS)
SATS er en triagemodell utviklet av leger, sykepleiere og ambulansearbeidere i organisasjonen Cape Triage Group - nå South African Triage Group (SATG) – i Sør-Afrika i 2006. SATG er en del av Emergency Medicine Society of South Africa (EMSSA). SATS er en trinnvis triagemodell med fem hastegrader og består av en discriminator list (symptomer / tilstander), TEWS (Triage Early Warning Score); en systematisk vurdering og scoring av vitale parametere, skade og mobilitet, samt mulighet for å oppgradere hastegraden ved å bruke klinisk skjønn (Senior Healthcare Professional’s Discretion). Sørafrikanske SATS består av to versjoner; en for voksne og barn over 13 år og en for barn under 13 år. Barneversjonen har to TEWS-tabeller; en for barn under 3 år og en for barn mellom 3 og 12 år. For mer informasjon, se https://emssa.org.za/special-interest-groups/the-south-african-triage-scale-sats/
TAKK
SATG har gjort et flott arbeid med å utvikle SATS til et enkelt og godt triageverktøy. Vi skylder dem stor takk for at de så velvillig har latt oss gjøre endringer i verktøyet, slik at det er tilpasset norske forhold. Takk også til alle som har bidratt med medisinsk-faglig kompetanse, gode innspill og utprøving av SATS Norge 4.0.
Det er ingen vedlegg til dette tiltakskortet.