12 avl EKG #26884
Lokal tilpasning
Dette tiltakskortet viser 12-avledning EKG med torso-avledninger. Man kan også benytte standardavledninger.
For å sikre best mulig tolkning av EKGet må man opplyse til mottaker hvilken metode man har brukt.
Introduksjon
Diagnostisk EKG (D-EKG, "12-kanals EKG") tas ved å kombinere 4-avleder-overvåkningskabelen med 6-avleder overvåkningskabel.
Alder og kjønn må legges inn for at tolkeprogrammet skal fungere optimalt.
Indikasjon for å ta EKG
- Koronarsuspekte brystsmerter
- Sirkulatorisk/respiratorisk påvirkning ved ukjent årsak, eller mistenkt kardiell årsak
- Strømskade
- ROSC
- HF>120, HF < 50
- Systolisk BT<90
- Klinisk skjønn (eks "stumme" infarkter)
Fremgangsmåte
- Plassering av elektroder:
1: Rød EKG-elektrode: under høyre kraveben
2: Gul EKG-elektrode: under venstre kraveben
3: Grønn EKG-elektrode: i området ved venstre hoftefold, sentralt på benets akse
4: Svart EKG-elektrode: i området ved høyre hoftefold, sentralt på benets akse

Plassér alle 6 EKG elektrodene på den diagnostiske EKG kabelen til pasientens toraks:
1: Rød V1-EKG elektrode: 4. interkostalrom, høyre parasternalt
2: Gul V2- EKG elektrode: 4. interkostalrom, venstre parasternalt
4: Brun V4 - EKG elektrode: 5. interkostalrom, venstre medioklavikulære linje
3: Grønn V3 EKG eletrode: mellom V2 og V4 på femte ribbein
5: Sort V5 - EKG elektrode: fremre venstre aksillærlinje på nivå med V4
6: Fiolett V6- EKG elektrode: 5. midtre venstre aksillærlinje på nivå med V4

For å få god kvalitet på 12 avl EKG er det viktig:
- Pasient sitter i ro 10 sekund før EKG tas
- Om mulig bør pasient holder pusten ett par sekund under avlesning
Bakre EKG

I enkelte tilfeller kan det vere aktuelt med EKG av bakre vegg. Dette skal initieres av kardiolog. Dette bilde viser plassering. V4, V5 og V6 flyttes fra tradisjonell plassering til markering på bilde. V7=V4, V8=V5, V9=V6. Sørg for at alle som er involvert i mottakelse, vurdering og arkivering av sendt EKG merker dette som bakrevegg. Dette er svært viktig for å unngå at eventuell sammenligning av EKG i framtiden blir gjort med et standard EKG.
Dokumentasjon
Det dokumenteres i ambulansejournal om EKG er tatt som torso EKG (ekstremitetsavledninger festet hoft/skulder) eller ekstremitets EKG (ekstremitetsavledninger festet ankel/hånd)
Introduksjon
Selve forkortelsen EKG står for Elektro - Kardio - Gram.
«Elektro» sier noe om at vi måler elektrisk aktivitet, «kardio» spesifiserer at det dreier seg om hjertet, og «gram» kan oversettes til at det vi måler også visualiseres. Kort oppsummert i en setning: Med et EKG kan du se hjertets elektriske aktivitet. Ved hjelp av EKG kan vi registrere elektriske endringer i hjertemuskelceller som hviler og arbeider. Vi innhenter denne informasjonen via elektroder som plasseres på definerte steder på huden til pasienten.
Når vi skal visualisere den elektriske aktiviteten i hjertet brukes en standardisert elektrodeplassering, og det er viktig at elektrodene plasseres rett for at resultatet skal kunne tolkes på en trygg måte. Man kan litt forenklet tenke på elektrodene som utgangspunkt for ulike kameravinkler, som videre gir opphav til det vi kaller avledninger i EKG-utskriften (figur 1).


Figur 1. Standardelektrodene Figur 2. Prekordialelektrodene
De fire standardelektrodene (4-avleder overvåkningskabel) gir 6 ulike «kameravinkler» og er nødvendig for kontinuerlig EKG-overvåkning (1). Prekordialelektrodene (6-avleder-overvåkningskabelen) kan kombineres med standardelektrodene for å ta et 12 avlednings- EKG, også kalt et diagnostisk EKG (D-EKG)(1).
Normalt EKG og sjekklista
Gjenkjennelse av normale EKG er svært verdifullt. Når helsepersonell på alle nivå i behandlingskjeden med stor grad av sikkerhet kan si om et EKG er normalt, så bidrar det til pasientsikkerhet og effektiv pasientbehandling. Det å kunne stille spesifikke diagnoser prehospitalt er underordnet å kunne vurdere om et EKG er normalt eller unormalt.
Ved bruk av en standardisert sjekkliste sikres en systematisk og trygg gjennomgang av alle EKG. En av de enkleste sjekklistene for å vurdere om et EKG er normalt består av kun fem enkle hovedpunkter
- Riktig koplet: QRS peker opp i I og AVF
- Tre komponenter: P, QRS og T tilstede
- Normal frekvens og rytme: 50-100/min og regelmessig (3-6 ruter ved 25 mm/s
- Smale QRS (<3 små ruter med 25 mm/s, <6 små ruter med 50 mm/s)
- Ingen tegn til iskemi: Alle kjegler peker opp fra flat grunnlinje
Et normalt EKG kan aldri sikkert utelukke hjertesykdom. Pasientens klinikk (anamnese, symptomer og funn) må derfor alltid veie tyngst.
Teori bak EKG-tolkning
Her følger kun det aller mest grunnleggende innen EKG-teori.
Hva er det vi ser?
- P-bølgen representerer depolariseringen av begge atriene (2-4).
- QRS-komplekset representerer depolarisering av begge ventriklene. Alle positive takker blir kalt R (vanligvis én, kan være to). Dersom QRS-komplekset starter med en negativ takk, blir den kalt Q. Dersom en negativ takk har en R framfor seg, blir den kalt S-takk. QRS-tid er normalt under 3 små ruter ved 25 mm/s (≤ 0,12 sek) (2-4).
- T-bølgen representerer repolarisering av ventriklene

Figur 3. Normalt forventes tre komponenter: Én liten P foran høyt og smalt QRS etterfulgt av liten og bred T
Segmenter
- PQ-tida varer fra start av P-bølgen til start av QRS-komplekset, normalt < 1 stor rute ved 25 mm/s (< 0,20 sek) (2-5)
- ST-segmentet varer fra slutten av S-takken (J-punktet) til starten av T-bølgen (2-5)
- QT-tida varer fra start av QRS-komplekset til slutten av T-bølgen (2-5)
- RR-tid (RR-intervall) er tida mellom to QRS-kompleks (2-5)

Figur 4. Segmenter
Normal sinusrytme (2-5)
- Én P-takk før hver QRS
- Smale QRS-komplekser (< 3 små ruter ved 25 mm/s papirhastighet)
- Regelmessig rytme
Frekvens 50–100 slag/min (tilsvarer 3–6 store ruter mellom QRS ved 25 mm/s papirhastighet).
Grenblokk (ledningsforstyrrelser)
I et friskt hjerte er det to ledningsgrener som leder det elektriske signalet ned til ventriklene via septum i venstre og høyre ledningsgren. Når disse ledningsgrenene fungerer normalt, får vi fine og smale QRS-komplekser på < 3 små ruter ved papirhastighet på 25 mm/s. Det betyr at signalene ledes raskt og uhindret gjennom begge ledningsgrener.
Brede QRS-komplekser betyr at ledningsveiene ikke fungerer som de skal. Når signalet bruker unormalt lang tid på å nå frem til ventriklene på grunn av grenblokk, vil nødvendigvis QRS-bredden også bli unormalt bred.
For å skille mellom høyre og venstre grenblokk må vi lete etter spesifikke kjennetegn på prekordialavledningene (V1-V6).
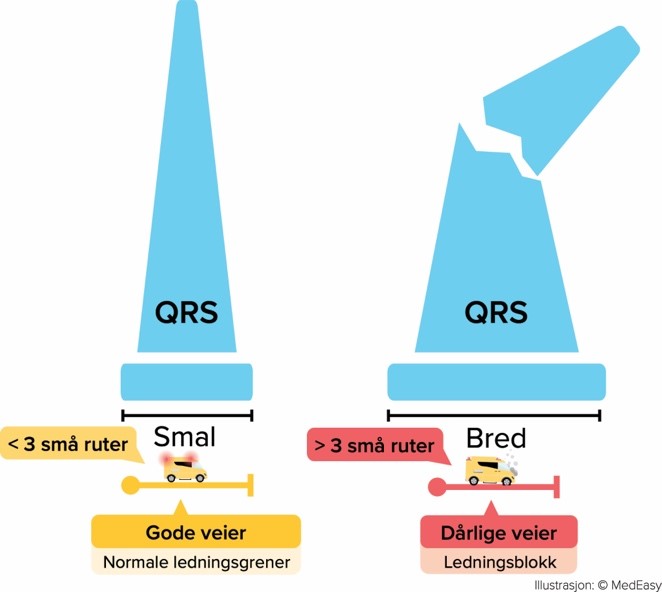
Figur. Normal ledningsvei vs. Ledningsblokk (QRS-bredde < 3 små ruter gjelder ved papirhastighet på 25 mm/s. Ved papirhastighet på 50 mm/s tillates det dobbelte, altså < 6 små ruter.)
.
Høyre grenblokk
Kjennetegn
- QRS > 3 små ruter (0.12 s)
- Harepusører i V1
Kan skyldes: Hjerteinfarkt og lungeemboli. Forekommer også hos noen uten ukjent årsak (normalvariant).

Figur 6. Høyre grenblokk er Harepus i V1
Venstre grenblokk
Kjennetegn
- QRS > 3 små ruter (0.12 s)
- Verdens Mester i hhv. V1 og V6
Kan skyldes: Nyoppstått hjerteinfarkt.

Figur 7. Vestre grenblokk er verdensmester i V1 og V6
Akutt koronarsyndrom
Akutt koronarsyndrom er betegnelsen på akutt oppståtte brystsmerter som skyldes forsnevring av en eller flere av hjertets koronararterier. Tilstanden gir ofte (men ikke alltid) klassiske funn i EKG.
NB! Dersom pasienten har klinikk suspekt på akutt koronarsyndrom skal aldri et normalt EKG forsinke transport til sykehus.
Hurtigsjekk for iskemi
Om du kan si at du har «tre kjegler, hvor alle kjeglene peker opp fra flat grunnlinje» i alle avledninger så kan du med rimelig sikkerhet si at det ikke er iskemi på dette EKG’et.

Figur 8. Hurtigsjekk ok: «Tre kjegler, hvor alle kjeglene peker opp fra flatt underlag».
Finner man avvik på denne må man ta i bruk litt mer avanserte diagnostiske verktøy og spesifikke kriterier som gjengis nedenfor.
Spesifikke tegn til iskemi

Figur 9. Avledning med patologisk Q-takk og T-bølge
ST-segmentet
ST-segmentet starter fra J-punktet og frem til der T-bølgen starter. J-punktet er en relativt skarp overgang mellom QRS og flatt ST-segment som du ser på bildet under.
ST-segmentet kan både heves og senkes ved iskemi. Da ser man som regel av J-punktet flytter seg slik at ST segmentet ligger over eller under grunnlinja. Om ST-segmentet ligger ≥ 1 liten rute over grunnlinja kaller vi det ST-heving. Om ST-segmentet ligger ≥ 0,5 liten rute over grunnlinja heter det ST-senkning.
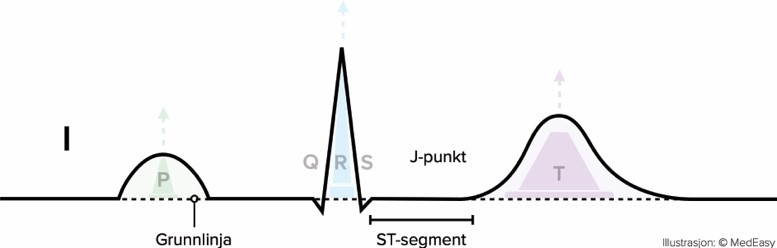

Figur 10. ST-segmentet med ST-heving og senkning
STEMI og NSTEMI
Det vi spesifikt ser etter om vi oppdager noen av de overnevnte tegn til iskemi er om vi har et STEMI eller NSTEMI infarkt.
STEMI
To naboavledninger med:
- ≥ 1 liten rute ST-heving (unntak i V2-V3 hvor J-punktet kan være forhøyet med inntil 2 ruter, 3 hos veltrente)
NSTEMI
To naboavledninger med
- ≥ 0,5 liten rute ST-senkning eller nedadgående ST-segment og/eller
- Patologisk T-bølge hvor QRS samtidig peker mest opp (unntatt V1/V2)

Figur 11. Nedgående ST-segment
Lokalisering av iskemi
Vi kan grovt inndele hjertet inn i tre områder etter hvilken koronararterie som forsyner den aktuelle delen av hjertet med blod. Det er derfor interessant å vite om infarktet sitter i laterale, nedre eller fremre vegg. Dersom man husker hvilken ‘vinkel’ avledningene observerer hjertet fra, så kan man også lokalisere iskemiske forandringer.

Figur 12. Hjertets inndeling etter blodforsyning

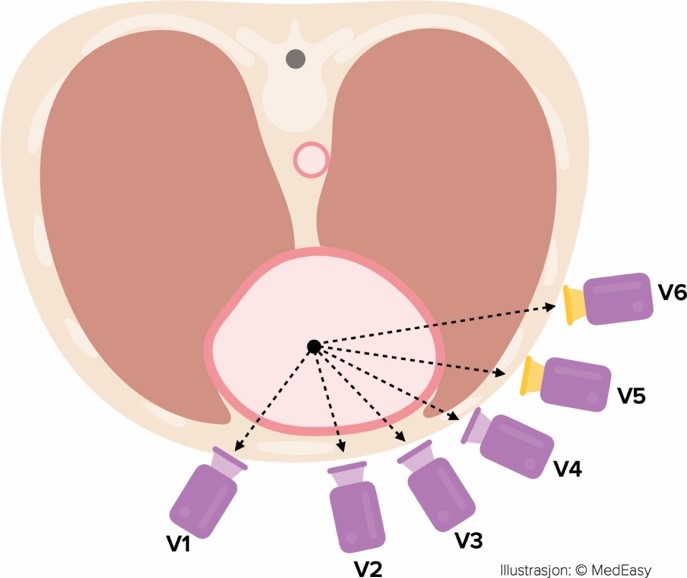
Figur 13. Standardavledningene Figur 14. Prekordialavledningene
Standardavledningene: Her repeteres «kameravinklene» for standardavledningene som observerer hjertet fra definerte vinkler og gir opphav til de standardiserte avledningene på figur 15.
Prekordialavledningene sitter på brystkassen foran hjertet. V1-V4 vil derfor å optimal vinkel for å se fremveggsinfarkt. V5 og V6 har fått gul linse på kameraet siden de sitter såpass langt ut på siden at de er mest sensitive for lateralveggsinfarkt.
Lokalisering på EKG
Ved hjelp av denne kunnskapen kan vi resonnere oss frem til hvilken del av hjertet som er rammet av iskemi.
Merk at vi ikke har markert aVR siden det er mange unntak for aVR ved tolkning av EKG. Vurdering av iskemi i denne avledningen forbeholdes for viderekommende.

Figur 15. Lokalisering av iskemi på EKG
Resiproke ST-senkninger
Ved store infarkter med ST-hevinger kan man også finne ST-senkninger på et helt annet sted. Eksempelvis kan ST-hevninger i V1-V3 ledsages av ST-senkninger i avledning II og III. Dette kaldes resiproke ST-senkninger og litt forenklet kan vi si at det skyldes at de ulike avledningene registrerer elektrisk aktivitet fra hver sin side av hjertet. Diagnostisk er STEMI med resiproke ST-senkninger ekstra alvorlig og tyder på et stort infarkt.

Figur 16. Sammenheng mellom avledninger, blodforsyning og inndelingen av hjertet
Fremgangsmåte 12-avleder EKG (D-EKG) med Corpuls 3
Forberedelser
Pasientdata kan overføres fra PEPJ-brett til Corpuls3, se Corpuls. Hvis ikke dette blir gjort må navn og fødselsnummer legges inn manuelt, se Corpuls (1).
Bruk kun godkjente elektroder (for tiden Bluesensor). Bruk bare EKG-elektroder fra samme produksjonsparti (batch).
EKG-funksjonen blir svekket dersom det er dårlig kontakt (1). Fjern hår, rengjør og tørk huden før påsetting av EKG-elektrodene. Unngå å trykke rett på elektroden.
Det er sannsynlig at D-EKG som tas når kjøretøy ikke er i bevegelse har best kvalitet.
Diagnostisk EKG/ 12-kanals EKG
EKG-tolkning og EKG-måling tar ca. 2-3 sekund.
- Informer AMK om at EKG sendes
- Hvis mulig, be pasienten holde pusten i 10 sek. mens EKG registreres
- Trykk på softkey "D-EKG". På skjermen vises en forhåndsvisning av alle 12 avledninger

Figur 17. Diagnostisk EKG forhåndsvisning
- Sjekk at alle EKG-avledningene vises
- Sjekk at signalkvaliteten til avledningene er akseptabe
- Hvis signalkvaliteten er dårlig eller avledninger mangler, sjekk elektrodekontakt og plassering
- Når meldingen "Klar for D-EKG" vises i forhåndsvisningen, trykkes "Start"
- Felt for innlegging av pasientens kjønn og alder åpnes. Innlagte data må bekreftes med å trykke "OK".
- Trykk "Utskrift" for å skrive ut D-EKG med tolkning
- Trykk på "Send" for å sende
- For å vise ny forhåndsvisning på monitor, trykk "Kont"
- For å gå tilbake i monitoreringsmodus, trykk "Avbryt"
Lagring og sending av EKG
Ved strømming er det som vises på skjermen i ambulansen det som vises hos mottaker. Data fra strømming blir ikke lagret på Corpuls.web.
På CF-kortet lagres avledning II, og 5 sekunder før og 10 sekunder etter "event mark", data fra HLR (rytme, kompresjonsdybde og frekvens, leverte sjokk), og sendte D-EKG. For at alle avledninger skal lagres på Corpuls.web må D-EKG sendes. Bare avledning II blir lagret kontinuerlig på minnekortet (1).
Ved spesielle hendelser eller forandringer, f.eks. på EKG, kan tidspunkt og hendelse dokumenteres med hendelsesknapp (Flagg) på monitoren. Da lagres et 15-sekunders opptak av skjermbildet og lyd (5 sekunder før og 10 sekunder etter å ha trykket på tasten) på CF-kortet. Trender og avledning II kan anlyseres med egen programvare (Corview2) (1).
Corpuls3 har innebygget tolkning av EKG ved utskrift. Tolkningsprogrammer er bare veiledende. EKG med maskintolkning og hendelseshistorikk kan skrives ut med intern skriver på monitor (1).
Forkortelser for EKG-måling/tolkning
Eksempler på forkortelser:
AMI: Anterior myokardinfarkt (fremreveggsinfarkt)
IMI: Inferior myokardinfarkt (nedreveggsinfarkt)
STEMI: ST-Elevasjon myokard infarkt
NSTEMI: Non-ST Elevasjon myokard infarkt
Langtids-EKG
Med langtids-EKG er det mulig for ambulansen å overvåke pasienten under hele oppdraget, viser avledning II (1).
- Trykk på Monitor-tasten
- Trykk på LT-EKG
- Velg ønsket tidsrom i oppdraget med menyhjulet
- Velg ønsket oppløsning med "Zoom +" og Zoom -"
- Trykk på funksjonstast "Utskrift" for å skrive ut langtids-EKG
- Trykk på "Steng" for å avslutte visning av langtids-EKG

Figur 18. Oversikt over langtids-EKG
Feilkoder
- 100: mer enn 30 initialkompleks funnet (1)
- 110: For få initialkompleks funnet (1)
- 120: For mye støy ved linjefrekvens (50 Hz) (1)
- 300: For få QRS-komplekser til å utføre QRS-skrivning (1)
- 602: EKG inneholder kun initialkomplekser som har blitt utløst av pacemaker. Ingen måling eller diagnostikk mulig (1)
- 604: Programmet avviser de egentlige initialkomplekser for gjennomsnittsberegning. Ingen måling eller diagnostikk mulig (1)
- 615: For mye støy ved linjefrekvens (50 Hz) (1)
- Ekstrem støy ved linjefrekvens (50 Hz) (1)
Referanser
- Corpuls 3 brukermanual, NOR - Versjon 2.2 - Art.nr. 04130.11
- Skjerpe T. EKG. Det normale EKG, greinblokk, hypertrofi og hjarteinfarkt.
- Schilling JA. ECG interpretation An incrediby easy pocket guide 2006 Lippincott Williams & Eilkins, Ambler, USA.
- Sigurd B, Sandøe E. Klinisk EKG Atlas 2002. Publishing Partners Verlags GmbH, Bingen, DK.
- MedEasy.no. EKG-kurs. MedisinPluss AS, 2021. Tilgjengelig fra https://medeasy.no
- Legevaktshåndboken: Patologisk EKG. Tilgjengelig fra: http://lvh.no
Det er ingen vedlegg til dette tiltakskortet.