AHLR - Barn #375
Lokal tilpasning
Brukes av alle med AHLR kurs.
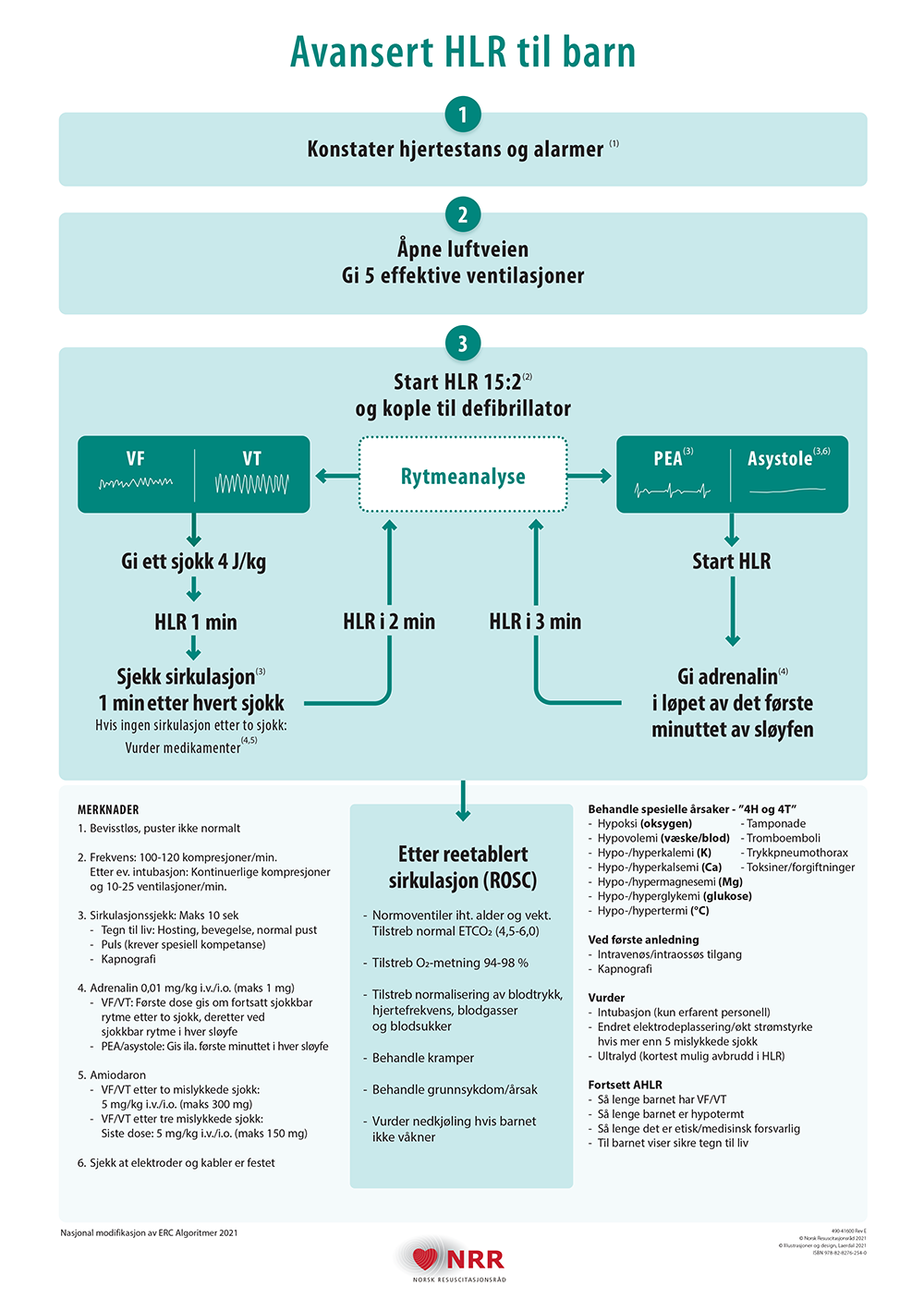
Vurder størrelse og plassering av elektroder, det må være minst en håndsbredd mellom elektrodene (bruk eventuelt barneelektroder).
Spesielle omstendigheter
- Ved monitorert stans med sjokkbar rytme, start med 3 fortløpende støt med analyse mellom hvert støt.
- Mistanke om Fremmedlegme luftveier
- Traumatisk relatert hjertestans, HLR traumer
- Hypotermi, aksidentiell
Merknader
1. Bevisstløs, puster ikke normalt.
2. Frekvens 100-120 kompresjoner/min. Etter evt. intubasjon: Komprimer kontinuerlig og 10 innblåninger/min.
3. Sirkulasjonssjekk: maks 10 sek.
- se etter tegn til liv; hoste, bevegelse, pust (ikke agonal)
- se på skopet og kjenn etter puls
- bruk kapnografi
4. Adrenalin 10 µg/kg iv/io (0,1 mg/10 kg)
- VF/VT: Første dose gis om fortsatt sjokkbar rytme etter 2. sjokk, så ved sjokkbar rytme i hver sløyfe.
- Asystole/PEA: Gis ila. første minutt i hver sløyfe
5. Amiodarone
- Første dose: 5 mg/kg iv/io gis etter to mislykkede sjokk eller tilbakefall til ny VF/VT
- Maksimalt 300 mg
- Andre dose: 5 mg/kg iv/io skal gis etter tre mislykkede sjokk eller ny VF/VT
- Maksimalt 150 mg
6. Sjekk at elektroder og kabler er festet.
Ved første anledning og uten avbrudd i HLR:
- Intravenøs/intraossøs tilgang
- Kapnograf (EtCO2 kurve)
Behandle spesielle årsaker («4H + 4T»)
- Hypoksi.
- Hypovolemi (Gi Ringer/NaCl 10 – 20 ml/kg iv/io).
- Hyperkalemi.
- Hypotermi, aksidentiell
- Tamponade.
- Trykkpneumotorax, avlastning
- Tromboemboli.
- Toksiner/forgiftninger.
Vurder etter hvert:
- Etablere luftvei med I-gel. (Endotracheal intubasjon kun erfarent anestesipersonell)
- Ved vedvarende VF som ikke reagerer på støt, vurder å skifte elektroder og eventuelt også å endre elektrodeplassering, se grunnlagsinformasjon.
Fortsett AHLR
- Så lenge barnet har VF/VT
- Så lenge barnet er hypoterm
- Så lenge det er etisk/medisinsk forsvarlig
- Til barnet viser sikre tegn til liv
Etter reetablert sirkulasjon
- Normoventiler i henhold til alder og vekt. Tilstreb normal EtCO2: 4,5 - 5,5
- Tilstreb O2-metning 94-98 %
- Tilstreb normalisering av BT, puls, blodgasser og blodsukker
- Behandle kramper
- Behandle grunnsykdom/årsak
- Evt nedkjøling etter lokale retningslinjer, 5 – 10 min etter ROSC hvis barnet ikke våkner.
Vedvarende VF som ikke reagerer på støt
Når tilstrekkelig energi kommer fram til hjertet i et støt vil EKG linjen normalt være flat en kort periode fordi strømstøtet har stoppet all elektrisk aktivitet i hjertet. Hvis en ikke ser dette flate partiet, men i stedet ser at den eksisterende hjerterytmen fortsetter uavbrutt gir dette misstanke om at kontakt og eventuelt plassering av elektrodene ikke er god nok.
Sjekk valg av energi, ledninger, koblinger og elektroder. Vurder å skifte elektroder og eventuelt også å endre elektrodeplassering.
Elektrodeplassering foran og bak
Anterior/posterior
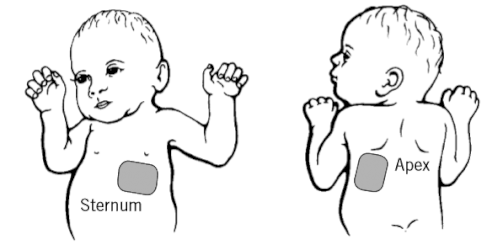
Plasser +elektroden (den som normalt skal stå ved klavicula) på framsiden, på pasientens venstre side, under brystvorten.
- Unngå plassering over brystvorte, diafragma eller utstikkende deler av sternum.
Plasser den andre elektroden på baksiden, på pasientyens venstre side, under skulderbladet.
- Unngå plassering over utstikkende deler av ryggrad eller skulderblad.
Slik elektrodeplassering kan påvirke AED funksjonen i defibrillatoren.
Det er ingen vedlegg til dette tiltakskortet.